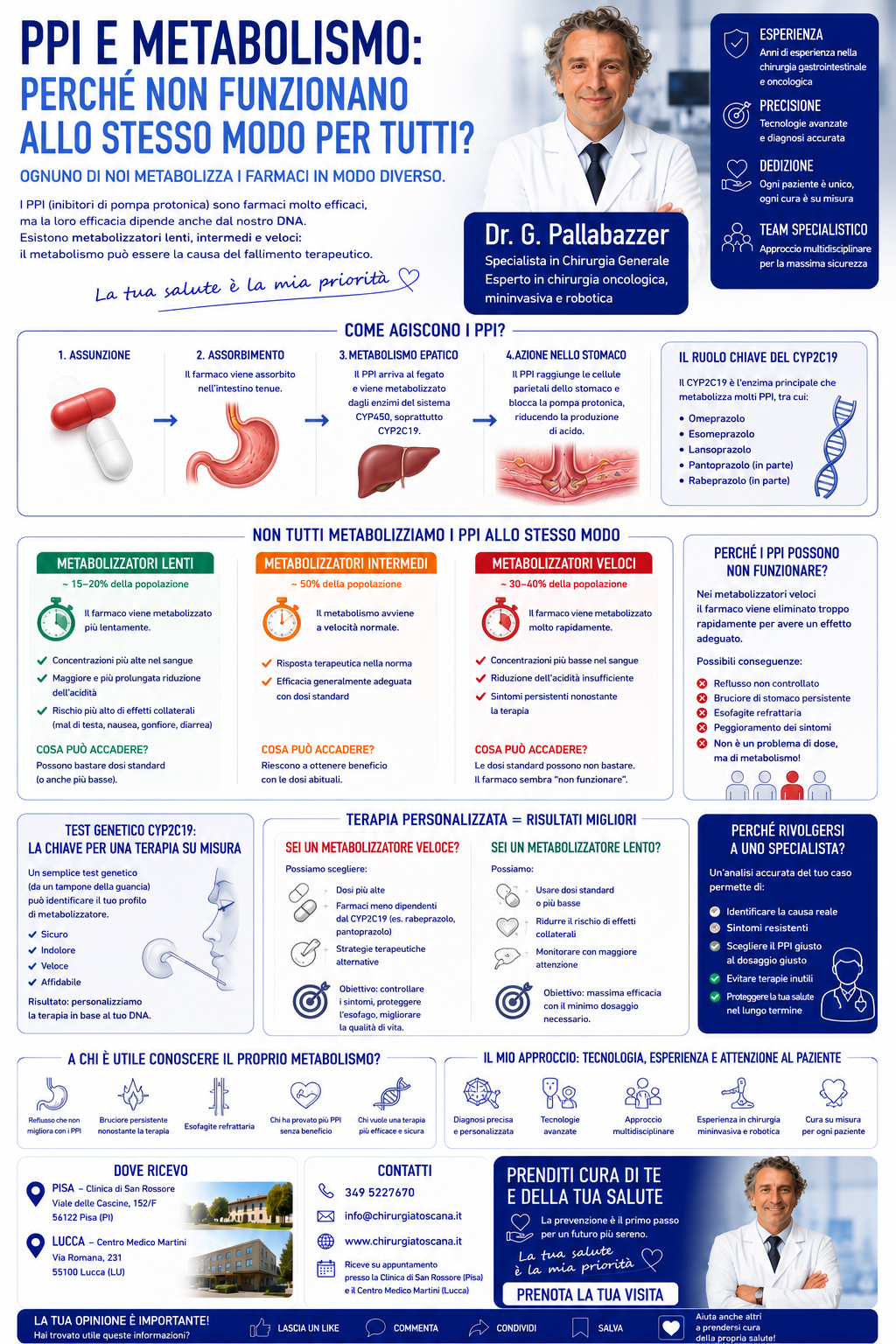
PPI e metabolismo: perché alcuni pazienti non rispondono alla terapia?
Molti pazienti assumono farmaci antiacidi per mesi o anni senza ottenere un reale beneficio.
La situazione tipica è questa:
In alcuni casi il problema non è il farmaco in sé…
ma il modo in cui il nostro organismo lo metabolizza.
I PPI funzionano tutti allo stesso modo?
No.
I PPI (inibitori di pompa protonica) sono farmaci molto efficaci, ma:
non tutti i pazienti li metabolizzano allo stesso modo.
Questo significa che:
Ed è proprio qui che entra in gioco la genetica.
Che cosa sono i PPI?
I PPI riducono la produzione di acido gastrico bloccando la pompa protonica delle cellule dello stomaco.
Tra i più utilizzati:
-
omeprazolo,
-
esomeprazolo,
-
pantoprazolo,
-
lansoprazolo,
-
rabeprazolo.
Sono fondamentali nel trattamento di:
Il ruolo del fegato
Dopo l’assunzione, il farmaco:
-
viene assorbito nell’intestino,
-
passa nel sangue,
-
arriva al fegato,
-
viene metabolizzato da enzimi specifici.
L’enzima più importante per molti PPI è:
CYP2C19
Ed è proprio questo enzima che cambia da persona a persona.
Metabolizzatori lenti, intermedi e veloci
Dal punto di vista genetico possiamo distinguere:
1. Metabolizzatori lenti
Il farmaco viene eliminato lentamente.
Conseguenze:
-
effetto più forte e prolungato,
-
maggiore riduzione dell’acidità,
-
possibile maggiore rischio di effetti collaterali.
In questi pazienti spesso bastano dosi basse.
2. Metabolizzatori intermedi
Rappresentano la situazione “media”.
La risposta ai PPI è generalmente buona con dosaggi standard.
3. Metabolizzatori veloci
Qui nasce uno dei problemi più interessanti.
Il farmaco viene eliminato molto rapidamente:
-
le concentrazioni nel sangue si riducono prima,
-
l’effetto antiacido può essere insufficiente,
-
i sintomi persistono nonostante la terapia.
Il paziente spesso dice:
“I PPI non mi fanno effetto.”
Cosa può succedere nei metabolizzatori veloci?
Possono comparire:
In realtà:
il problema potrebbe essere metabolico, non diagnostico.
Tutti i PPI sono uguali?
No.
Alcuni PPI dipendono maggiormente dal CYP2C19, altri meno.
Per esempio:
Questo significa che:
cambiare molecola può talvolta migliorare la risposta terapeutica.
Quando sospettare un metabolismo “veloce”?
È un’ipotesi da considerare quando:
-
i sintomi persistono nonostante dosaggi adeguati,
-
l’endoscopia mostra ancora esofagite,
-
il paziente assume correttamente la terapia,
-
il beneficio dura poche ore,
-
i sintomi sono soprattutto notturni,
-
c’è una risposta incompleta a più PPI diversi.
Esiste un test genetico?
Sì.
Oggi è possibile eseguire test genetici per valutare il profilo CYP2C19.
Il test può identificare:
-
metabolizzatori lenti,
-
intermedi,
-
veloci,
-
ultra-rapidi.
Questo permette di:
-
personalizzare la terapia,
-
scegliere il PPI più adatto,
-
modificare il dosaggio,
-
evitare trattamenti inefficaci.
Ma attenzione: non è sempre solo metabolismo
Anche nei pazienti che “non rispondono” ai PPI bisogna escludere:
Per questo sono spesso fondamentali:
La terapia deve essere personalizzata
Non esiste un trattamento identico per tutti.
In alcuni pazienti può essere utile:
-
modificare il tipo di PPI,
-
cambiare il dosaggio,
-
dividere le somministrazioni,
-
associare alginati,
-
trattare il reflusso non acido,
-
correggere un’ernia jatale,
-
considerare la chirurgia antireflusso.
Il futuro è la terapia “su misura”
Oggi sappiamo che:
due pazienti con gli stessi sintomi possono rispondere in modo completamente diverso allo stesso farmaco.
La medicina moderna non può più basarsi solo sul:
“prenda questo e vediamo come va”.
Capire:
-
il tipo di reflusso,
-
la motilità esofagea,
-
il metabolismo dei farmaci,
-
le caratteristiche del singolo paziente,
permette di costruire una terapia realmente personalizzata ed efficace.